¿Qué es el postparto?
El postparto se define como el periodo de tiempo que va desde el final del parto hasta que se produce una regresión más o menos completa de los cambios que la mujer experimenta durante el embarazo.
Testimonios reales para definir postpartos reales
El postparto es una vivencia única en cada madre, son historias que no se pueden comparar unas con otras, todas válidas, todas posibles y todas reales. Cada madre vive su postparto de una manera diferente, que dependerá de las circunstancias y de sus propios sentimientos. La forma más pura y leal de definir lo que es el postparto que he encontrado es preguntándoselo a las propias madres. A continuación se exponen testimonios reales para dar un poco de luz a este tema tan desconocido y tan importante para la nueva vida de la madre:
“Desde el parto, y en adelante, todo es una incógnita, una montaña rusa de sentimientos, miedos y emociones en todos los ámbitos de tu vida. Estas sensaciones son pequeñas luchas personales que las vas lidiando como mejor puedes. Siento que he olvidado muchos detalles tanto del parto como del postparto, será la sabia biología, que hace que principalmente recuerde el amor incondicional que sentí por mi hijo cuando me lo pusieron encima por primera vez, y olvidé el arduo camino previo. Lo que sí que tengo grabado a fuego es el terrible miedo que sentí durante todo el proceso del parto por que algo fuera mal, lo sola que me sentía sin mi pareja que no me pudo acompañar, la pena que sentía por él por no poder estar acompañándome y lo preocupado que estaría por no tener noticias de las dos personas más importantes para él en ese momento, y la impotencia que te hiela el cuerpo y la mente cuando ves que se llevan a tu bebé sin explicarte nada, y tu eres incapaz de preguntar por miedo a que te digan algo malo.
Así que, si tengo que resumir mi parto y postparto en una palabra sería abandono. Abandono por parte de los profesionales, no de todos, por supuesto, ya que las matronas y enfermeras hicieron todo lo que estaba en su mano por ayudarme en todo momento. Este abandono lo empecé a sentir cuando las matronas me explican que el peque está encajado y no puede salir. Ahí entraron las gines y a partir de ahí todo es un cúmulo de malas prácticas. Conversaciones entre ellas sin pensar que tu estás ahí, episiotomía y desgarro, de lo que me enteré más adelante porque nadie me lo contó. Y tras eso, un par de visitas más a la matrona, porque las gines ya habían hecho su fantástica obra de arte con su sello personal, y a los 40 días estás como nueva. Pues va a ser que no… Nadie te cuenta lo duro que es, como puedes sentirte, que son cosas comunes para todas las mujeres y que pasan, que no debes preocuparte por el bebé porque lo vas a hacer genial y sois los mejores padres que puede tener, que todos se acaban enganchando a la teta y que no va a morirse de hambre, que debes hacerles el caso justo a los consejos de las abuelas y que debes ignorar las críticas de todo aquel que juzgue tu maternidad. Que sólo tu sabes (y a veces ni tu misma lo sabes) como te sientes física y psicológicamente, y que lo que necesitas realmente a tu lado son personas que te acompañen en tu aprendizaje y recuperación. Tengo que decir, que habiéndolo pasado creo que hemos surfeado bastante bien la ola y con bastante energía positiva. Tras mucho apoyo de la pareja, muchas horas de lecturas, vídeos, y muy buenas profesionales como tú, 1 año y medio después me siento genial con mi cuerpo y con mi maternidad, porque soy la madre que quiero ser.”
Beatriz
“ En mi caso el parto fue mediante cesárea electiva, tras un embarazo de riesgo por patología congénita. No obstante, hubo que adelantar un par de días la fecha programada, por problemas de crecimiento del feto.
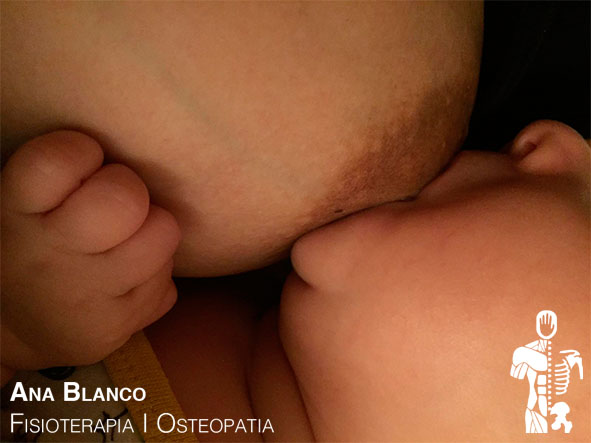
A pesar del susto, la niña, aunque pequeña (2, 300 Kg), nació perfectamente sana, aunque los dos primeros meses fue necesario alimentarla cada dos horas. Cómo elegí la lactancia materna sin suplemento, no había la opción de que me sustituyera mi marido en alguna toma, por lo que esta etapa fue bastante estresante. En cuanto a la recuperación de la cesárea, apenas tuve dolores y me recuperé rápidamente. La herida cicatrizó bien, aunque no hice grandes esfuerzos por disimularla. para mí es la marca de la vida y estoy contenta de tenerla.
Puede que la perspectiva de los casi tres años que han pasado de todo aquello, haya idealizado un poco la experiencia, pero no tengo un mal recuerdo. Para mí, lo más duro del postparto y en general de la maternidad, ha sido la pérdida de tiempo de calidad con mi pareja. Nunca más se vuelve a estar verdaderamente tranquilo. Nunca.”
Vanessa
“El postparto fue un cúmulo de sentimientos contradictorios. Lo recuerdo duro por la complicación que tuve en relación a mi vejiga. Además, no tenía suficiente leche y no conseguía que el bebé se alimentara suficiente a través del pecho. Por otro lado, me invadía la tristeza y las ganas de llorar. Solucionado el tema de la vejiga y tras quitarme la sonda todo fue felicidad y disfrute.”
Alejandra
“El postparto, para mi, es revelador, me desnuda ante mi criatura sus necesidades y las mías. Tribu, autocudiado, merecimiento, fluídos y amor, mucho amor”
Ana
“Nunca me había sentido tan importante como cuando tuve a mi primera hija, me sentí la mujer más especial e importante del mundo en esos momentos.
Posparto: intensidad, duro, agobio, una parte que me saltaría. Me saltaría los dos, tres primeros. Ah! Y quiero añadir una palabra, ambivalencia, en el posparto inmediato se siente mucha ambivalencia. Y en general los primeros meses/años la mujer más feliz y también la más preocupada y agobiada. No puedes estar sin tu bebé, y a la vez tienes ganas de estar sin ella unos minutos (u horas). Anhelas la libertad de hacer las cosas más normales y corrientes de cada día sin tenerla colgada, pero si no la tienes cerca no estás tranquila. Así me he sentido yo con mis dos niñas.”
Samira
“Para mí el postparto es revivir, tanto la plenitud de tener una segunda bebé, como la renuncia al descanso y las noches sin dormir. Un binomio de Felicidad y sacrificio.”
Sol
“Para mí el primer postparto se resumiría en miedo, dolor, agotamiento, ternura y amor infinitos por esa personita que acabas de conocer.
El segundo (si quito el problemilla de la sonda del que te agradezco mucho el apoyo y los consejos) ha sido mucho más fácil, ya sabes a lo que te enfrentas y si has podido una vez puedes dos.
Yo a todas las amigas que han tenido bebés, después de mí, les decía que no pusieran el listón muy alto, que los primeros meses no son los mejores y que la publicidad hace mucho daño porque no enseña lo que realmente es el post parto. Y como no siempre se habla del tema, parece que los demás pueden con todo mientras tú estás desbordada por la situación.”
Raquel
¿Qué duración tiene el postparto?
Se considera que dura alrededor de 6 semanas, pero dependiendo de cada caso en particular se puede alargar más tiempo.
¿Qué aspectos hay que tener en cuenta durante el postparto?
La prioridad durante este periodo es la de cuidarte a ti misma y a tu bebé. Permítete tiempo para descansar cuando tu bebé descansa, come bien y bebe agua.
Debes tener en cuenta sobretodo:
- El sangrado vaginal: La placenta se desprende de la mucosa uterina y deja una herida que puede tardar hasta 6 semanas en cicatrizar. Esta herida puede causar sangrados vaginales. El sangrado a medida que pasan los días tiene que ir disminuyendo, si ves que aumenta, huele mal o te da fiebre, acude a tu médico para que pueda valorarte.
- El suelo pélvico: Después del parto y durante todo el embarazo, el suelo pélvico sufre cambios de presión y puede verse debilitado o modificado. Durante las 6 semanas próximas al parto, el suelo pélvico estará recuperándose, a partir de este momento puedes acudir a un fisioterapeuta y/u osteópata para que valore el estado de tu suelo pélvico y pueda asesorarte en el tratamiento que más se adecue a tu situación. Es importante que la valoración y el tratamiento sean personalizados y adecuados a cada persona.
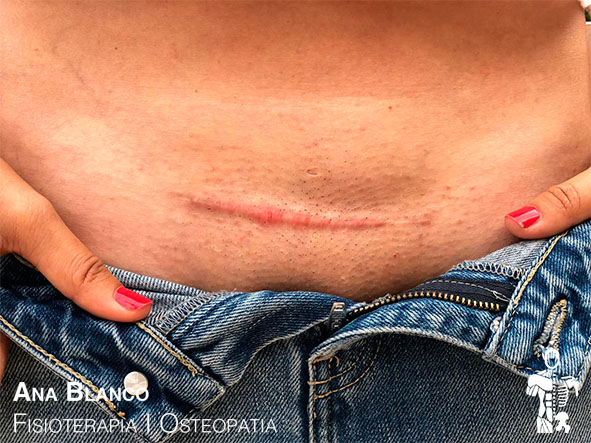
- Cicatriz de cesárea: Controla que no se infecten los puntos, una vez que ginecóloga o matrona de el visto bueno, empieza a tratártela y a reconocerla. Recuerda que aunque el parto sea por cesárea es recomendable un estudio del suelo pélvico.
- Depresión postparto: Durante el postparto inmediato hay un reajuste hormonal importante, que hace que la mujer esté con las emociones y los sentimientos a flor de piel. Si esta sensación se mantiene en el tiempo a modo de irritabilidad, ansiedad, tristeza, depresión o sentimientos de culpabilidad, no olvides que hay profesionales especializados en los que puedes apoyarte.
No olvides que hay muchos profesionales especialistas como matronas, psicólogos, fisioterapeutas, osteópatas, ginecólogos, médicos de familia, asesoras de lactancia… que están a tu disposición para hacerte el camino mas fácil.
Recuerda buscar cariño y comprensión en tu pareja, familia y amigos, compartir los momentos de dudas y desconocimiento es importante para que puedas sentirte comprendida.
¡tu postparto es único, intenta ser comprensiva contigo misma !